
- Startseite
- Orthopädie
- Die 10 häufigsten Fragen zum künstlichen Hüftgelenk
Die 10 häufigsten Fragen zum künstlichen Hüftgelenk

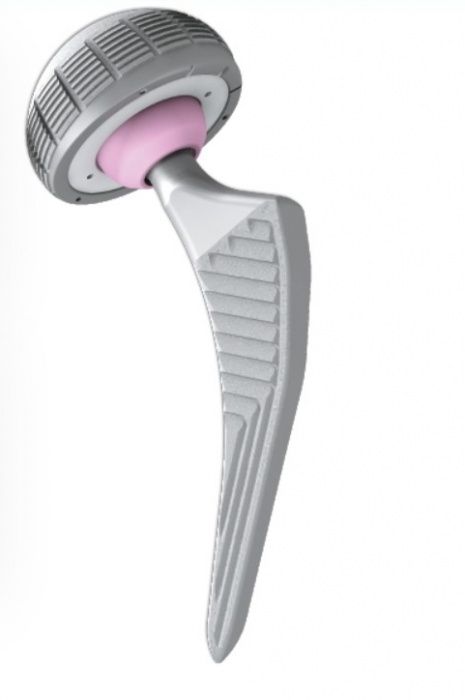
Vor einem geplanten künstlichen Hüftgelenk gibt es viele Fragen, die sich Patienten stellen. Diese Zusammenfassung gibt Ihnen einige Antworten, kann jedoch das Gespräch mit dem Arzt vor der Operation nicht ersetzen. Sie soll als Vorbereitung für das Gespräch dienen und dabei helfen, auf individuelle Punkte und Anliegen detaillierter eingehen zu können.
1. Wann ist der Zeitpunkt für ein künstliches Hüftgelenk gekommen?
Voraussetzung ist der Nachweis einer fortgeschrittenen Arthrose des Hüftgelenks (Coxarthrose) im Röntgenbild und dazu passende Beschwerden wie Schmerzen, Bewegungseinschränkung sowie ggf. Hinken und Beinverkürzung. Die konservative Behandlung wie Krankengymnastik, Schmerzmittel oder Spritzen ins Gelenk – um nur einige Therapiemöglichkeiten zu nennen – sollte keine bleibende Besserung mehr erbringen.
Bei vielen Patienten ist die Entscheidung allein anhand dieser Parameter nicht eindeutig. In den letzten Jahren haben sich nach unserer Erfahrung aber vier Kriterien herausgestellt, die den Patienten sehr bei der Entscheidung helfen. Falls die oben genannten Voraussetzungen erfüllt sind, ist der Zeitpunkt für die Operation gekommen, wenn zusätzlich eines dieser vier Kriterien erfüllt ist:
- Regelmäßige Einnahme von Schmerzmitteln (regelmäßig mehrfach pro Woche)
- Deutliche Einschränkungen im Alltag (Einkaufen, Haushalt, leichte bis mittelschwere körperliche Aktivitäten)
- Überlastungsschmerzen an den angrenzenden Gelenken (Wirbelsäule und Knie)
- Veränderungen im Röntgenbild mit Aufbrauch des Knochens und der verbundenen Gefahr, dass die Verankerung des Kunstgelenks dadurch schwierig wird
- Welche Implantate gibt es?
Die Pfanne wird meistens zementfrei mit einem sogenannten Pressfit eingesetzt (Verklemmung wie ein Korken in einer Flasche), der Schaft zementfrei oder zementiert. Bei Patienten über 75 Jahren und auch jüngeren Patienten mit Osteoporose kann eine zementierte Verankerung sinnvoll sein. Denn zu dem Zeitpunkt ist der Knochen nicht mehr so fest und der Zement führt sofort zu einer festen Verbindung zwischen Kunstgelenk und Knochen.
Endgültig wird das bei der Operation entschieden. Die Lauffläche in der Pfanne wird in der Regel aus hochvernetztem Polyethylen gewählt. Alternativ kann gerade bei sehr jungen Patienten eine Keramiklauffläche gewählt werden, die weniger Abrieb produziert. Ein Nachteil der Keramiklauffläche ist das zwar sehr geringe, aber doch vorhandene Bruchrisiko.
Der Kopf wird aus Keramik gewählt, bei älteren Patienten gelegentlich aus Metall, weil der Unterschied zwischen beiden Materialien sehr gering ist und erst nach vielen Jahren zum Tragen kommt.
3. Wie kann ich mich auf die Operation vorbereiten?
Sinnvoll ist eine gute allgemeine körperliche Fitness sowie das Üben mit Unterarmgehstützen, optimalerweise mit einem Physiotherapeuten. Mehrere Maßnahmen sollten vor der Operation erfolgen, um die Gefahr einer Infektion der Prothese zu verhindern. Die Erfahrung zeigt, dass es hilfreich ist, mit einer Vertrauensperson zum Gespräch vor der Operation zu gehen und sie auch später im Krankenhaus präsent ist.
4. Welche Zugänge gibt es? Was sind die Vor- und Nachteile?
Es gibt vier etablierte Zugänge, um ein Hüftgelenk einzubringen: von vorne, von antero-lateral (zwischen seitlich und vorne), von der Seite und von hinten. Der hintere Zugang ist sehr etabliert und bietet eine sehr gute Übersicht.
Dabei müssen aber einige kleinere Muskeln abgelöst werden, der große Gesäßmuskel wird gespalten. Die Ergebnisse sind gut und reproduzierbar, das Risiko eines Ausrenkens des Hüftgelenks ist laut Studien aber minimal höher als bei den anderen Zugängen.
Auch der seitliche Zugang ist sehr etabliert und bietet eine gute Übersicht. Dadurch, dass man aber durch einen der großen Muskeln operiert (und diesen nachher wieder vernäht), ist die Rehaphase nach der Operation etwas länger und selten verbleibt ein leichtes Hinken. Beim antero-lateralen Zugang gibt es dieses Risiko nicht, da der Chirurg vor dem Muskel in einer natürlichen Muskellücke zum Hüftgelenk vorgeht.
Die Darstellung ist gelegentlich etwas erschwert, durch verschiedene Maßnahmen lässt sich dieses Problem aber mittlerweile meistens umgehen. Selten muss einer der kurzen seitlichen Hüftmuskeln eingekerbt werden. Der vordere Zugang (auch AMIS-Zugang genannt) geht ebenfalls in einer Muskellücke zum Hüftgelenk.
Auch bei diesem Zugang kann die Darstellung bei der Verwendung sehr langer Oberschenkelimplantate etwas schwieriger sein. Dieses Problem lässt sich durch Weiterentwicklungen der Technik aber in der Regel umgehen. Er ist außerdem der einzige Zugang, der auch in einer Lücke zwischen den Versorgungsgebieten der Nerven verläuft.
Die meisten Operateure haben eine oder zwei Zugangstechniken, die sie über die Jahre am besten beherrschen und dann so muskelschonend wie möglich anwenden.
5. Wie lange bin ich in der Klinik?
Der Aufenthalt liegt im statistischen Durschnitt bei acht Tagen. Durch muskelschonendes Operieren und gute Vorbereitung der Patienten sind in vielen Zentren die Patienten in der Regel nur vier bis fünf Tage in der Klinik. Jüngere Patienten sind teilweise noch kürzer im Krankenhaus und gehen bereits nach drei Tagen in die Reha oder nach Hause.
6. Welche Einschränkungen muss ich nach der Operation beachten?
Historisch wurde nach einer Hüftgelenkersatz-Operation eine Teilbelastung an Krücken und eine deutliche Einschränkung der Beweglichkeit für sechs Wochen empfohlen. Aufgrund der modernen Implantate kann man mittlerweile in der Regel schmerzadaptiert vollbelasten. In den ersten Wochen sollte das Hüftgelenk dennoch nicht zu stark belastet werden.
Die Einschränkungen der Beweglichkeit wurden empfohlen, damit das neue Hüftgelenk nicht ausrenkt. Mehrere Studien konnten zeigen, dass bei erhaltenem Muskelmantel eine starke Einschränkung nicht erforderlich ist. Für die ersten sechs Wochen sollte es lediglich vermieden werden, das Hüftgelenk über 90° abzuwinkeln oder extrem zu verdrehen.
- Macht eine anschließende Reha Sinn?
Generell ist die Reha (Fachbegriff: Anschlussheilbehandlung) zu befürworten. Sie kann stationär oder ambulant erfolgen, in der Regel über drei Wochen. Bei einer ambulanten Reha übernachten die Patienten zu Hause und werden täglich von zu Hause abgeholt und nach der Reha am Nachmittag wieder nach Hause gebracht.
Die stationäre Reha bietet den Vorteil, dass man sich nicht um den Haushalt und das Essen kümmern muss. Es gibt keinen nachgewiesenen Vorteil einer der beiden Rehaformen. Etwas jüngere Patienten bevorzugen eher eine ambulante, ältere eher eine stationäre Reha.
8. Welche Aktivitäten sind nach einem Kunstgelenk-Einsatz zu empfehlen?
Schon im Rahmen der Rehaphase kann mit leichten sportlichen Aktivitäten wie Nordic Walking, Schwimmen und Fahren auf dem Hometrainer begonnen werden. Zum Ende oder im Anschluss an die Reha können Patienten mit Fahrradfahren, Langlauf, Fitnesstraining und Golf beginnen.
Sportarten mit sogenannten Stop-and-Go-Bewegungen sowie Sprungbelastungen und Maximalkraft sind zurückhaltender zu empfehlen und sollten erst nach 10-12 Wochen begonnen werden, da ab diesem Zeitpunkt das Gelenk gut eingewachsen ist.
Mit Skifahren kann nach drei bis vier Monaten begonnen werden – bei guten Wetterbedingungen durch geübte Skifahrer. Generell sollten Sportarten mit hohem Sturzrisiko vermieden werden, da Knochenbrüche um das Kunstgelenk schwieriger zu behandeln sind.
9. Wie lange hält ein Kunstgelenk?
Dies hängt von vielen Faktoren ab. Bei sehr aktiven, schweren Patienten wird das Gelenk stärkeren Belastungen ausgesetzt sein als bei leichteren und weniger aktiven Patienten. Diese vermehrten Belastungen können dazu führen, dass das Gelenk früher versagt.
Insgesamt ist die Haltbarkeit der Gelenke jedoch sehr gut. Nach 15 Jahren haben noch 90 % und nach 25 Jahren über 60 % der Patienten keine weitere Operation am Kunstgelenk benötigt. Die Verbesserungen der Materialien führen dazu, dass die heutzutage eingebauten Gelenke noch länger halten.
10. Wie oft muss ich zur Nachuntersuchung?
Kunstgelenke sind Verschleißteile und müssen entsprechend regelmäßig kontrolliert werden. Sollte das Implantat versagen, zeigen sich in der Regel Frühzeichen im Röntgenbild bevor Beschwerden wie Schmerzen entstehen. Bei der zweiten Kontrolluntersuchung nach der Reha wird eine Kontrolle mittels Röntgenbild nach einem Jahr und dann alle zwei bis drei Jahre empfohlen.
Die Veröffentlichung dieser Inhalte durch jameda GmbH erfolgt mit ausdrücklicher Genehmigung der Autoren. Die Vervielfältigung, Bearbeitung, Verbreitung und jede Art der Verwertung außerhalb der Grenzen des Urheberrechtes bedürfen der schriftlichen Zustimmung der jeweiligen Autoren.
Die Inhalte der Experten Ratgeber ersetzen nicht die Konsultation von medizinischen Spezialisten. Wir empfehlen Ihnen dringend, bei Fragen zu Ihrer Gesundheit oder medizinischen Behandlung stets eine qualifizierte medizinische Fachperson zu konsultieren. Der Inhalt dieser Seite sowie die Texte, Grafiken, Bilder und sonstigen Materialien dienen ausschließlich Informationszwecken und ersetzen keine gesundheitlichen Diagnosen oder Behandlungen. Es wird ausdrücklich darauf hingewiesen, dass Meinungen, Schlussfolgerungen oder sonstige Informationen in den von Dritten verfassten Inhalten ausschließlich die Meinung des jeweiligen Autors darstellen und nicht notwendigerweise von jameda GmbH gebilligt werden. Wenn die jameda GmbH feststellt oder von anderen darauf hingewiesen wird, dass ein konkreter Inhalt eine zivil- oder strafrechtliche Verantwortlichkeit auslöst, wird sie die Inhalte prüfen und behält sich das Recht vor, diese zu entfernen. Eigene Inhalte auf unserer Website werden regelmäßig sorgfältig geprüft. Wir bemühen uns stets, unser Informationsangebot vollständig, inhaltlich richtig und aktuell anzubieten. Das Auftreten von Fehlern ist dennoch möglich, daher kann eine Garantie für die Vollständigkeit, Richtigkeit und Aktualität nicht übernommen werden. Korrekturen oder Hinweise senden Sie bitte an experten-ratgeber@jameda.de.
Ähnliche Artikel
 06/02/2025
06/02/2025 Ganzheitliche Therapie bei Morbus Parkinson und Restless-Legs-Syndrom: Die Rolle der Implantat-Akupunktur
 12/12/2024
12/12/2024 Kinematisches Alignment beim Kniegelenkersatz: Verbesserung der Funktion durch natürlich und individuell eingesetzte Knieprothese
 24/09/2024
24/09/2024 